فهرس المقال
الذكاء الاصطناعي للمستشفيات لا ينجح لأنه “ذكي”، بل ينجح عندما يُربط بقرار تشغيلي/سريري واضح، وبيانات صالحة، وتكامل صحيح، وحوكمة تحمي المريض والمنشأة. في السعودية تحديدًا، قيمة أي مشروع AI ترتفع أو تنهار عند نقطتين: تبادل البيانات والتوافق التشغيلي (مثل نفيس/NPHIES وما حوله من معايير وتكامل) (portal.nphies.sa)، والامتثال (حماية البيانات الشخصية، الأمن السيبراني، ومسار التنظيم عندما يصبح البرنامج “لغرض طبي”).

اقرأ ايضا: أفضل مقدم خدمة seo– دليلك لأفضل خدمات سيو للشركات والمتاجر
لماذا يختلف “ذكاء المستشفيات” عن أي ذكاء اصطناعي آخر في السعودية؟
الخلاصة: لأن المستشفى يجمع بين “قرارات عالية المخاطر” و“بيانات شديدة الحساسية” و“أنظمة متشابكة”؛ وأي حل لا ينسجم مع هذا الواقع سيفشل حتى لو كانت دقته ممتازة في عرض تجريبي.
ثلاث حقائق تُشكّل الواقع المحلي:
- البيانات الصحية ليست مجرد ملفات: الملف الصحي الموحّد يوصف كمنصة رقمية تعرض بيانات محدثة عن المريض (الأمراض، الأدوية، نتائج مختبر/أشعة، التطعيمات، الإحالات…). (وزارة الصحة السعودية)
- التبادل القياسي للبيانات أصبح جزءًا من البنية: وثائق نفيس/NPHIES تصفه كبوابة تبادل “قياسية” وتذكر وجود مكونات ومعايير (ومنها إشارات إلى FHIR artifacts ضمن أدلة التكامل). (portal.nphies.sa)
- الحوكمة ليست ترفًا: PDPL يعرّف البيانات الشخصية بشكل واسع، ويجعل “أي استخدام” لها معالجةً خاضعةً للضوابط، وحتى “إخفاء الهوية” قد يبقى ضمن نطاق المعالجة وفق شروط.
تعريف عملي: ما المقصود بالذكاء الاصطناعي للمستشفيات ؟
التعريف العملي: أي نظام يستخدم نماذج/خوارزميات لتقديم تنبؤ أو تصنيف أو تلخيص أو اقتراح قرار يؤثر على سير عمل المستشفى (إداريًا أو سريريًا).
يمكن تقسيمه لأربع عائلات (تفيدك في الاختيار والشراء):
- تشغيلي (Operations AI): أسرّة، طوابير، جدولة، مخزون، صيانة.
- إيرادات وإدارة (Revenue/Back-office AI): ترميز، مطالبات، تدقيق، كشف أخطاء إدخال.
- تجربة المريض (Patient-facing AI): مركز اتصال/مساعد افتراضي، تذكير، توجيه داخل المستشفى (مع حذر شديد في المحتوى الطبي).
- سريري (Clinical AI): دعم قرار، فرز أولويات، تحليل صور/مؤشرات حيوية، وقد يصل إلى تشخيص مساعد، وهنا ترتفع المتطلبات التنظيمية والسريرية.
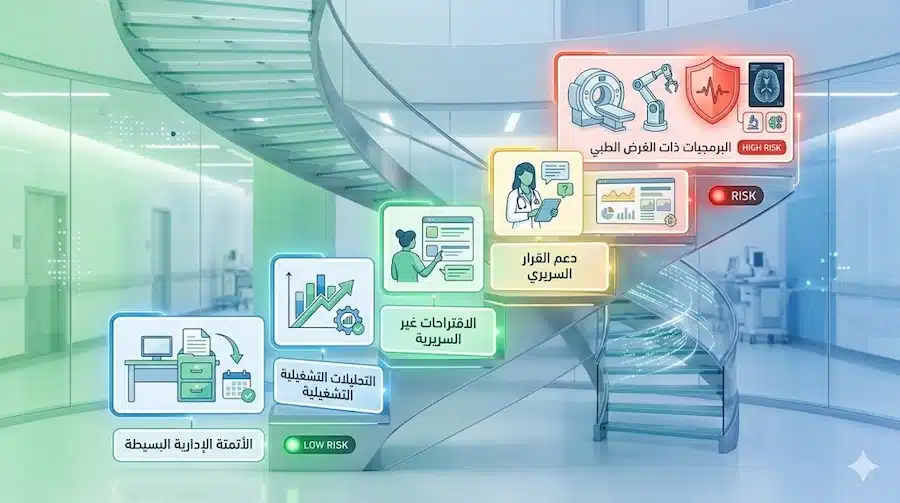
سُلّم المخاطر: اختر “أين تبدأ” قبل أن تختار “ما الأداة”
قاعدة قرار قابلة للاقتباس:
كلما اقترب استخدام الذكاء الاصطناعي من تشخيص/علاج/تغيير قرار سريري زادت الحاجة إلى: دليل سريري أقوى، رقابة بشرية أوضح، وضبط تنظيمي أدق.
سُلّم مبسّط (من الأقل مخاطرة إلى الأعلى):
- أتمتة إدارية بحتة (مثل فرز بريد/مواعيد)
- تحليلات تشغيلية (توقع ازدحام/No-show)
- اقتراحات غير سريرية (تحسين تدفق العمل دون توصية طبية)
- دعم قرار سريري غير تشخيصي (اقتراح “تنبيه” أو “معلومة” للطبيب)
- خوارزمية ذات غرض طبي (تشخيص/فرز تشخيصي/اقتراح علاج)
لماذا هذا مهم في السعودية؟ لأنك قد تدخل نطاق “برمجية لغرض طبي” (SaMD) إذا كان الهدف طبيًا (تشخيص/مراقبة/علاج…)—ووثيقة SFDA عن SaMD تعتمد تعريفات IMDRF وتوضح مفهوم “البرنامج كجهاز طبي” عندما يكون لغرض طبي.
تعرف ايضا على: باقات سيو شهرية: ماذا تشمل وكيف تختار الباقة المناسبة؟
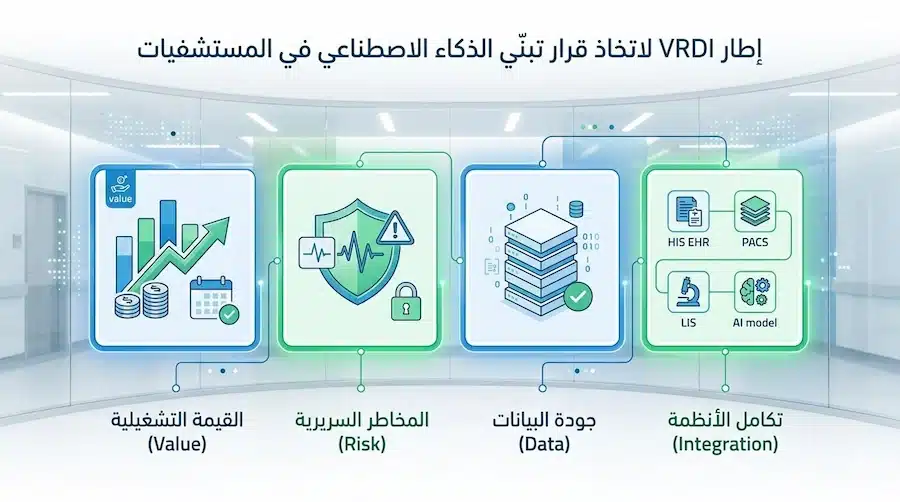
إطار اختيار المشروع (VRDI): أسرع طريقة لتجنب مشاريع AI التي “تبدو جميلة وتفشل”
الخلاصة: لا تبدأ بالسؤال: “أي شركة أشتري؟”بل ابدأ بـ VRDI:
- V | Value (القيمة): ما القرار الذي سيتحسن؟
- R | Risk (المخاطر): ما الضرر المحتمل لو أخطأ النظام؟
- D | Data (البيانات): هل بياناتنا كافية/نظيفة/قابلة للاستخدام قانونيًا؟
- I | Integration (التكامل): هل سيتكامل مع HIS/EHR/PACS ومع متطلبات التبادل؟
مصفوفة حالات استخدام “مرشّحة كبداية” (أمثلة لا وعود)
ملاحظة: “ما يُقاس عادة” أدناه هو مؤشرات شائعة، وليس نتائج مضمونة.
| حالة استخدام | قيمة متوقعة (V) | مخاطر (R) | بيانات مطلوبة (D) | تكامل (I) | ما يُقاس عادة |
| تقليل عدم الحضور للمواعيد | تحسين استغلال العيادات | منخفضة | مواعيد + حضور/غياب | HIS/جدولة | معدل no-show، امتلاء العيادات |
| إدارة الأسرّة والتنبؤ بالازدحام | تقليل اختناقات الطوارئ | متوسطة | دخول/خروج، triage، أقسام | HIS/ADT | زمن انتظار، زمن بقاء المريض |
| تدقيق مطالبات وترميز مساعد | تقليل الرفض/التأخير | متوسطة | ترميز، مطالبات، ملاحظات | دورة الإيرادات | نسبة إعادة العمل، زمن إغلاق المطالبة |
| تلخيص ملاحظات/خطابات خروج (مع مراجعة بشرية) | تقليل وقت كتابة | متوسطة | نصوص سريرية | EHR | زمن إعداد الخطاب، أخطاء تحرير |
| فرز أولويات صور الأشعة (Triage) | تسريع التدفق | أعلى | PACS، تقارير | PACS/RIS | زمن القراءة، وقت التقرير |
| دعم قرار تنبيهي (مثل إنذار خطر) | تحسين الانتباه | أعلى | علامات حيوية/مختبر | EHR/ICU | معدل الإنذار الخاطئ، الاستجابة |
القاعدة: ابدأ بما يحقق قيمة تشغيلية واضحة ويحتاج حوكمة أخف، ثم ارتقِ تدريجيًا.
خريطة الامتثال في السعودية: ما الذي يجب أن “يمر” عليه مشروعك قبل الإنتاج؟
الخلاصة: مشروع AI في مستشفى سعودي يمر عادةً عبر أربعة مسارات متقاطعة: خصوصية، أمن، تكامل، وتنظيم (عند الغرض الطبي).
1- الخصوصية وحماية البيانات (PDPL)
- PDPL يضع إطارًا لحماية البيانات الشخصية، ويعرّفها بشكل واسع يشمل ما يمكن أن يعرّف الفرد مباشرة أو غير مباشرة.
- حتى إخفاء الهوية: وثيقة الإرشاد تشير إلى أن عملية “anonymization” قد تُعد معالجة وتبقى ضمن النطاق وتخضع لشروط.
ترجمة عملية:
- لا تفترض أن “إزالة الاسم” تجعل البيانات خارج الالتزامات.
- ضع سياسة: ما الذي نستخدمه للتدريب؟ ما الذي نرسله لمورّد؟ أين يُستضاف؟ من يراه؟
2- الأمن السيبراني (NCA ECC)
- هيئة الأمن السيبراني الوطني (NCA) لديها Essential Cybersecurity Controls (ECC 2-2024) وتذكر أنها لتعزيز الأمن وحماية الأصول المعلوماتية والتقنية. (nca.gov.sa)
- وثيقة ECC نفسها تعرض نطاقًا يشمل جهات حكومية، وكيانات خاصة تملك/تشغّل/تستضيف بنى تحتية وطنية حرجة، مع تشجيع بقية الجهات على الاستفادة من الضوابط. (cdn.nca.gov.sa)
ترجمة عملية لمشروع AI:
- نموذج AI ليس “برنامجًا فقط”؛ هو سلسلة: بيانات → نموذج → واجهة → تكامل → مراقبة. أمّن السلسلة كلها، لا نقطة واحدة.
3- التكامل وتبادل البيانات (نفيس/NPHIES ومعايير الصحة الرقمية)
- أدلة نفيس/NPHIES تصفه كبوابة تبادل معلومات “قياسية” وتربط مزودين/دافعين وتذكر استخدام artefacts مرتبطة بـ FHIR ضمن وثائق التكامل. (portal.nphies.sa)
- وزارة الصحة لديها وثائق سياسات اختبار/اعتماد لتوافقية منتجات الصحة الإلكترونية مع مواصفات التشغيل البيني السعودية. (وزارة الصحة السعودية)
ترجمة عملية:
- لو مشروعك يتطلب تبادل بيانات خارج نظامك، فاحسب مبكرًا تكاليف/زمن “التوافقية” والاختبارات، لا تكتشفها بعد التعاقد.
4- التنظيم عند “الغرض الطبي” (SFDA وSaMD)
- SFDA لديها إرشاد عن Software as a Medical Device ويتبنى مبادئ IMDRF ويعرّف SaMD كبرنامج لغرض طبي يعمل دون أن يكون جزءًا من جهاز عتادي طبي.
ترجمة عملية:
- إذا كان الحل يقدم تشخيصًا، أو يقدّم معلومات تُستخدم لاتخاذ قرار علاجي/تشخيصي مباشرة، فتعامل معه كمسار أعلى حساسية: دليل سريري، إدارة تغيير، وتحقق من متطلبات التنظيم/التسجيل وفق حالتك.
تنبيه مهم: هذه ليست استشارة قانونية أو تنظيمية؛ المستشفى يحتاج مواءمة ذلك مع فريق الامتثال/القانوني والجهات ذات العلاقة.
خطوات تنفيذ واقعية: من فكرة AI إلى تشغيل مستقر
الخلاصة: نجاح AI في المستشفى غالبًا ليس “اختيار النموذج”، بل “اختيار نقطة إدخال في سير العمل” ثم مراقبة مستمرة.
الخطوة 1: صياغة “قرار واحد” بدل “مشروع كبير”
بدل: “نريد ذكاء اصطناعي للطوارئ”
اكتب: “نريد تقليل زمن انتظار الطبيب المناوب عبر تنبؤ ازدحام خلال ساعات الذروة” (قرار واحد + مؤشر واحد).
الخطوة 2: حوكمة بيانات قبل نموذج
استلهم من منطق سياسات البيانات الحكومية: التصنيف، الأثر عند الإفشاء، وضبط الوصول. (حتى لو اختلفت التفاصيل حسب جهتك). (SDAIA)
الخطوة 3: تصميم سير عمل “Human-in-the-loop”
قاعدة قابلة للاقتباس:
في الاستخدامات السريرية، اجعل الذكاء الاصطناعي “مقترِحًا” لا “مقرِّرًا” في البداية، وحدد من يراجع ومتى.
الخطوة 4: Pilot على نطاق محدود لكن “حقيقي”
- نطاق صغير (قسم/وحدة/وردية)
- بيانات واقعية
- قياس قبل/بعد (بدون وعود مسبقة)
الخطوة 5: مراقبة ما بعد الإطلاق (Post-deployment)
ثلاث مراقبات لا تتنازل عنها:
- جودة الإدخال: هل تغيّر نمط البيانات؟
- انحراف النموذج: هل تراجع الأداء بمرور الوقت؟
- السلامة: هل زادت الإنذارات الخاطئة أو الاعتماد الزائد على النظام؟
خريطة الفشل الشائع: لماذا تفشل مشاريع AI في المستشفيات؟ وكيف تمنع ذلك؟
الخلاصة: معظم الإخفاقات “تشغيلية” وليست “علم بيانات”.
- حالة استخدام غير قابلة للقياس → ابدأ بمؤشر تشغيلي واحد.
- بيانات غير متجانسة بين الأقسام → وحّد التعريفات/الحقول أولًا.
- تكامل متأخر مع الأنظمة → عرّف واجهات التكامل مبكرًا (HIS/EHR/PACS/NPHIES حيث يلزم). (portal.nphies.sa)
- توقعات مبالغ فيها → قدّم AI كتحسين تدريجي لا كقفزة سحرية.
- غياب مالك سريري → عيّن “Clinical owner” للمشروع.
- انعدام خطة أمن وخصوصية → اربط المشروع بمتطلبات PDPL + ضوابط الأمن.
- نموذج “صندوق أسود” دون تفسير → اطلب تفسيرًا كافيًا لمستوى المخاطر.
- تجاهل تدريب المستخدمين → الذكاء لا ينتشر وحده؛ التدريب جزء من المنتج.

اكتشف المزيد عن: سيو المتاجر بالسعودية: خطوات سريعة لزيادة الزيارات والمبيعات
Checklist المشتريات والحوكمة (جاهز للنسخ في RFP)
الخلاصة: هذه الأسئلة تحوّل النقاش من “ديمو جميل” إلى “تشغيل آمن”.
أسئلة بيانات وخصوصية (PDPL-aware)
- ما نوع البيانات المطلوبة؟ وهل يمكن تشغيل الحل على بيانات مُخفاة الهوية؟
- أين تُخزَّن البيانات؟ وما سيناريوهات النقل خارج المملكة إن وُجدت؟ (قد يترتب عليها متطلبات إضافية)
- هل يستخدم المورد بياناتنا لتدريب نموذج عام؟ إن نعم: ما الأساس التعاقدي والقيود؟
- ما سياسة الاحتفاظ والحذف؟ ومن يملك المخرجات؟
أسئلة أمن سيبراني (ECC-aligned)
- كيف تُدار الهويات والصلاحيات؟ سجلات التدقيق؟ التشفير؟
- كيف تُدار الثغرات والتحديثات؟ ومَن المسؤول عند حادثة؟
- هل توجد قدرات عزل/تقسيم بيئات (Prod/Test)؟ (cdn.nca.gov.sa)
أسئلة سريرية وسلامة (خصوصًا إن اقترب من الغرض الطبي)
- ما دليل التحقق السريري؟ وعلى أي فئات مرضى/بيئات؟
- ما نسبة الإنذارات الخاطئة المقبولة؟ ومن يضبط العتبات؟
- هل الحل قد يقع ضمن SaMD؟ وما موقف التنظيم/التسجيل وفق الاستخدام المقصود؟
أسئلة تكامل وتشغيل (NPHIES/Interoperability-ready)
- ما واجهات التكامل المتاحة (FHIR/HL7/API)؟
- ما متطلبات الاختبار/الاعتماد للتوافقية إن لزم؟ (وزارة الصحة السعودية)
- كيف يتعامل النظام مع تعطل التكامل؟ (fail-safe)
سيناريو توضيحي (غير حقيقي): مستشفى سعودي يختار 2 مشروع AI دون الوقوع في فخ “مشروع واحد ضخم”
هذا السيناريو افتراضي للتوضيح وليس دراسة حالة حقيقية.
الوضع: مستشفى متوسط الحجم يريد “AI للطوارئ والأشعة”.
المشكلة: لو بدأ مباشرةً بـ “تشخيص/فرز أشعة” قد يدخل في مخاطر أعلى (سيريريًا وتنظيميًا) ويصطدم بتكامل PACS/سير العمل.
قرار باستخدام VRDI:
- مشروع 1 (منخفض-متوسط المخاطر): تنبؤ ازدحام + إدارة أسرّة لتحسين التدفق.
- قيمة واضحة (تقليل اختناق)، بيانات متاحة، ومخاطر سريرية أقل.
- مشروع 2 (متوسط المخاطر): تلخيص خطابات الخروج مع مراجعة الطبيب.
- يوفّر وقتًا، لكنه يتطلب ضوابط صارمة للخصوصية ومراجعة بشرية.
كيف تجنّبوا الفشل (في السيناريو):
- وضعوا تعريفًا واحدًا للنجاح لكل مشروع (مؤشر تشغيلي + جودة).
- أوقفوا أي خروج تلقائي للمخرجات إلى ملف المريض دون موافقة بشرية.
- جهزوا قائمة امتثال: خصوصية (PDPL) + أمن (ECC) + تكامل.
- بعد استقرار المشروعين، بدأوا تقييم مشروع أشعة مع فريق سريري وتنظيمي لأن مساره أعلى حساسية وقد يقترب من SaMD.
الدروس القابلة للنقل:
- “مشروعان صغيران ناجحان” يبنيان قدرة داخلية أفضل من “مشروع واحد كبير متعثر”.
- لا تشتري AI قبل أن تكتب “قرار التشغيل” الذي سيغيّره.
أسئلة شائعة (FAQ)
هل الذكاء الاصطناعي بديل للأطباء أو التمريض؟
غالبًا لا. في المستشفيات، الاستخدام الأكثر استدامة هو رفع كفاءة القرار البشري (تلخيص، فرز، تنبيه، أتمتة أعمال) لا استبداله، خصوصًا في القرارات السريرية عالية المخاطر (حيث يلزم تصميم رقابة بشرية). (نمط صناعي عام)
هل يمكن استخدام نماذج توليدية لكتابة تقارير طبية؟
يمكن في أعمال مثل تلخيص مسودة أو صياغة خطاب خروج بشرط: مراجعة بشرية، ضوابط خصوصية، ومنع “الهلوسة” من المرور إلى السجل دون تدقيق. وفي السعودية، أي تعامل مع بيانات شخصية يخضع لضوابط PDPL.
متى يصبح حل الذكاء الاصطناعي “منظمًا” كبرمجية لغرض طبي (SaMD)؟
عندما يكون الاستخدام المقصود طبيًا (تشخيص/مراقبة/علاج…)، يدخل ضمن مفهوم SaMD كما توضح وثائق SFDA المعتمدة على IMDRF.
كيف أربط مشروع AI بواقع نفيس/NPHIES؟
إن كان المشروع يعتمد على تبادل بيانات خارجية أو يتأثر بمسارات تبادل/مطالبات، فابدأ من وثائق التكامل والتبادل القياسي (نفيس/NPHIES تشير إلى تبادل معياري وإلى artefacts مرتبطة بـ FHIR ضمن أدلتها). (portal.nphies.sa)
خلاصة تنفيذية
إذا أردت “ذكاء اصطناعي للمستشفى” ينجح في السعودية:
- اختر حالة استخدام عبر سُلّم المخاطر (ابدأ بالأقل مخاطرة والأوضح قيمة).
- قيّمها بـ VRDI (قيمة – مخاطر – بيانات – تكامل).
- ثبّت خريطة الامتثال: PDPL + ECC + متطلبات التوافقية + مسار SaMD عند الغرض الطبي.
- نفّذ Pilot حقيقي، ثم راقب الأداء والسلامة بعد الإطلاق.








